Quais as reações adversas e os efeitos colaterais do Pegintron Melanoma?
Pó Liofilizado 80/100/120 mcg
Monoterapia com Alfapeginterferona 2B
A maioria dos efeitos indesejáveis foi de intensidade leve a moderada e não limitou o tratamento. Em grande parte dos pacientes, foram relatadas cefaleia e mialgia.
Efeitos adversos relatados muito frequentemente (>10% dos pacientes) foram: inflamação/dor no local da injeção, fadiga, calafrios, febre, depressão, artralgia, náuseas, alopécia, dor músculo-esquelética, irritabilidade, sintomas semelhantes à gripe, insônia, diarreia, dor abdominal, astenia, faringite, perda de peso, anorexia, ansiedade, dificuldade de concentração, tontura e reação no local da injeção.
Efeitos comumente relatados (> 2% dos pacientes) foram: prurido, pele seca, mal-estar, sudorese aumentada, dor no quadrante superior direito, neutropenia, leucopenia, anemia, erupção cutânea, vômitos, boca seca, labilidade emocional, nervosismo, dispneia, infecção viral, sonolência, distúrbios da tireoide, dor torácica, dispepsia, rubor, parestesia, tosse, agitação, sinusite, hipertonia, hiperestesia, visão embaçada, confusão, flatulência, redução da libido, eritema, dor ocular, apatia, hipoestesia, fezes amolecidas, conjuntivite, congestão nasal, obstipação, vertigem, menorragia e distúrbio menstrual.
Eventos psiquiátricos graves foram incomuns em pacientes tratados com Alfapeginterferona 2B nos estudos clínicos, aqueles com risco de morte ocorreram raramente, os quais incluíram: suicídio, tentativas de suicídio, ideias de suicídio, comportamento agressivo, às vezes direcionados a outras pessoas e psicose incluindo alucinações.
Granulocitopenia (< 0,75 x 109 /L) ocorreu em 4% e 7% e trombocitopenia (< 70 x 109 /L) em 1% e 3%, respectivamente, dos pacientes recebendo 0,5 ou 1,0 mcg/kg de Alfapeginterferona 2B.
Alfapeginterferona 2B em combinação com ribavirina
Em adição às reações adversas para a monoterapia com Alfapeginterferona 2B, as reações adversas a seguir foram relatadas com a terapia combinada de Alfapeginterferona 2B mais ribavirina
Efeitos adversos relatados entre 5 e 10%
Taquicardia, rinite e perda do paladar.
Efeitos adversos relatados entre 2% e 5%
Hipotensão, síncope, hipertensão, doenças na glândula lacrimal, tremor, sangramento da gengiva, glossite, estomatite, estomatite ulcerativa, perda/comprometimento de audição, zumbido, palpitações, sede, agressividade, infecção fúngica, prostatite, otite média, bronquite, doença respiratória, rinorreia, eczema, alteração na textura dos cabelos, reação fotossensitiva e linfoadenopatia.
Pacientes co-infectados por HCV e HIV
O tratamento com alfapeginterferona 2b em combinação com a ribavirina foi associado com a diminuição da contagem absoluta de células CD4+ dentro das 4 primeiras semanas sem uma redução na porcentagem de células CD4+. A diminuição na contagem de células CD4+ foi reversível à redução da dose ou quando a terapia foi interrompida.
O uso de alfapeginterferona 2b em combinação com ribavirina não teve impacto negativo observável no controle da viremia do HIV durante a terapia ou o acompanhamento. Dados de segurança limitados (n = 25) estão disponíveis em pacientes co-infectados com contagem de células CD4+ < 200/mcL.
A Tabela 12. resume a segurança de Alfapeginterferona 2B em combinação com ribavirina em pacientes coinfectados por HCV e HIV
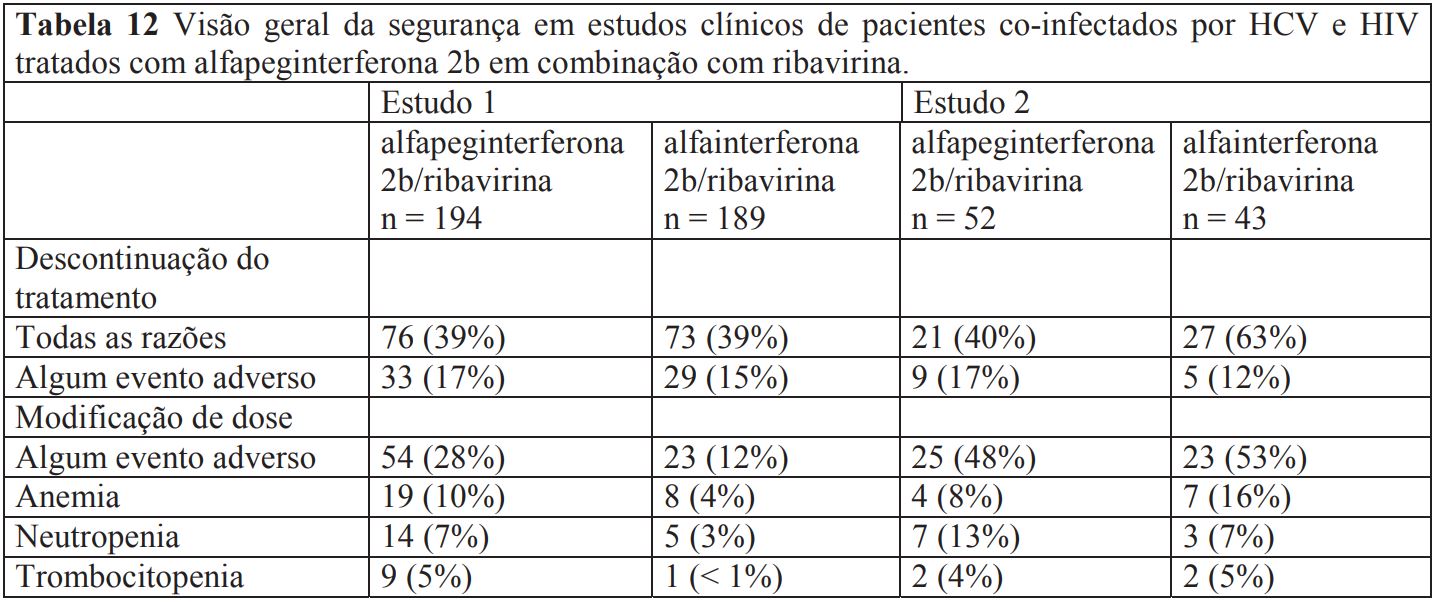
Para pacientes co-infectados por HCV e HIV recebendo alfapeginterferona 2b em combinação com ribavirina, outros efeitos indesejáveis foram reportados no estudo maior (Estudo 1): neutropenia (26%), desenvolvimento de lipodistrofia (13%), diminuição de linfócitos CD4 (8%), diminuição do apetite (8%), aumento da gama-glutamiltransferase (9%), dor nas costas (5%), rinite (5%), aumento da amilase sanguínea (6%), aumento do ácido lático sanguíneo (5%), hepatite citolítica (6%), parestesia (5%) e aumento da lipase (6%).
Valores laboratoriais para pacientes co-infectados por HCV e HIV
Embora a toxicidade hematológica relacionada à neutropenia, trombocitopenia e anemia ocorra mais frequentemente em pacientes co-infectados por HCV e HIV, a maioria pode ser monitorada por modificação da dose e raramente requer descontinuação prematura do tratamento. No estudo maior (Estudo 1), a diminuição na contagem absoluta de neutrófilos abaixo de 500 células/mm3 foi observada em 4% (8/194) dos pacientes e diminuição de plaquetas abaixo de 50.000/mm3 foi observada em 4% (8/194) dos pacientes recebendo alfapeginterferona 2b em combinação com ribavirina. Anemia (hemoglobina < 9,4 g/dL) foi relatada em 12% (23/194) daqueles tratados com alfapeginterferona 2b em combinação com a ribavirina.
Consulte a bula do medicamento antiretroviral a ser administrado concomitantemente com a terapia para HCV para conhecimento e manejo da toxicidade específica de cada produto e o potencial de sobreposição de toxicidade com Alfapeginterferona 2B e ribavirina.
Dados Pós-Comercialização
Efeitos adversos raramente relatados com a alfainterferona 2b incluíram: convulsões, pancreatite, hipertrigliceridemia, arritmia, diabetes e neuropatia periférica.
Muito raramente, as alfainterferonas, incluindo Alfapeginterferona 2B, usadas em monoterapia ou em combinação com ribavirina podem ser associadas com anemia aplástica ou aplasia de células vermelhas puras.
Outros efeitos adversos que podem estar associados à monoterapia com Alfapeginterferona 2B ou à terapia combinada de Alfapeginterferona 2B com ribavirina:
Doenças oftálmicas que têm sido raramente relatadas com alfainterferonas incluem retinopatias (incluindo edema macular), hemorragias na retina, obstrução da artéria ou veia da retina, exsudatos algodonosos, perda da acuidade ou campo visual, neurite óptica, papiledema e descolamento seroso de retina.
Os eventos adversos cardiovasculares, particularmente arritmia, se mostraram correlacionados principalmente com doença cardiovascular preexistente e com terapias prévias com agentes cardiotóxicos. Cardiomiopatia, que pode ser reversível após a descontinuação de alfainterferona, foi raramente relatada em pacientes sem evidência anterior de doença cardíaca.
Após a comercialização de Alfapeginterferona 2B, rabdomiólise, miosite, insuficiência renal e falência renal foram raramente reportadas. Isquemia cardíaca, fibrose pulmonar, infarto do miocárdio, isquemia cerebrovascular, hemorragia cerebrovascular, encefalopatia, colite ulcerativa e isquêmica, sarcoidose ou exacerbação desta, eritema multiforme, síndrome de Stevens-Johnson, necrólise epidérmica tóxica e necrose do local de injeção também foram raramente relatadas, diabetes, cetoacidose diabética e hipertrigliceridemia também foram relatadas. Uma ampla variedade de doenças autoimunes e imunomediadas tem sido relatada com alfainterferonas, incluindo púrpura trombocitopênica idiopática e trombótica, artrite reumatoide, lúpus eritematoso sistêmico, vasculite, síndrome de Vogt-Koyanagi-Harada.
Foram relatados casos de reações de hipersensibilidade aguda, incluindo anafilaxia, urticária e angiodema.
Condições astênicas (incluindo astenia, indisposição e fadiga), desidratação, paralisia facial, enxaqueca, dor de cabeça, pensamentos homicidas, infecção bacteriana (incluindo septicemia), hipotireoidismo e psoríase também foram relatadas.
Atenção: Este produto é um medicamento que possui nova indicação terapêutica no país e, embora as pesquisas tenham indicado eficácia e segurança aceitáveis, mesmo que indicado e utilizado corretamente, podem ocorrer eventos adversos imprevisíveis ou desconhecidos. Nesse caso, notifique os eventos adversos pelo Sistema de Notificações em Vigilância Sanitária - NOTIVISA, disponível em www.anvisa.gov.br/hotsite/notivisa/index.htm, ou para a Vigilância Sanitária Estadual ou Municipal.
Pó Liofilizado 200/300 mcg
Experiência em estudos clínicos
Adultos
A segurança de Alfapeginterferona 2B foi avaliada em um estudo clínico multicêntrico, randômico, com controle observacional, envolvendo 608 pacientes com melanoma estágio III tratados por até 5 anos.
No estudo clínico de melanoma, os pacientes foram mantidos em tratamento com um ECOG PS de 0 a 1 para controlar a toxicidade.
A porcentagem dos pacientes que relataram reações adversas de qualquer gravidade foi de 100% no grupo tratado com Alfapeginterferona 2B e de 82% no grupo observacional. A porcentagem de pacientes que relataram uma ou mais reações adversas de graus 3 e 4 (39% e 12%, respectivamente) foi maior no grupo tratado com Alfapeginterferona 2B comparado ao grupo de controle observacional (10% versus 9%, respectivamente).
Um total de 199 (33%) dos pacientes no grupo de tratamento relatou reações adversas graves em comparação a 94 (15%) dos pacientes no grupo observacional; dessas reações graves, 181 (30%) versus 82 (13%), respectivamente, foram consideradas graus 3 e 4; a maioria foi grau 3. Fadiga (14% versus 1%) e depressão (6% versus < 1%) estão entre as reações adversas de graus 3 e 4 mais comumente relatadas no grupo de tratamento. As reações adversas mais comuns relatadas com Alfapeginterferona 2B durante as fases de indução e manutenção foram: fadiga (94%), pirexia (75%), cefaleia (70%), anorexia (69%), mialgia (68%), náusea (64%), calafrios (63%) e reação no local da injeção (62%).
Nos estudos clínicos, as reações adversas que ocorreram com Alfapeginterferona 2B com incidência > 5% e com maior frequência que no grupo observacional são apresentadas por grupo de distribuição randômica e fase na Tabela 2.
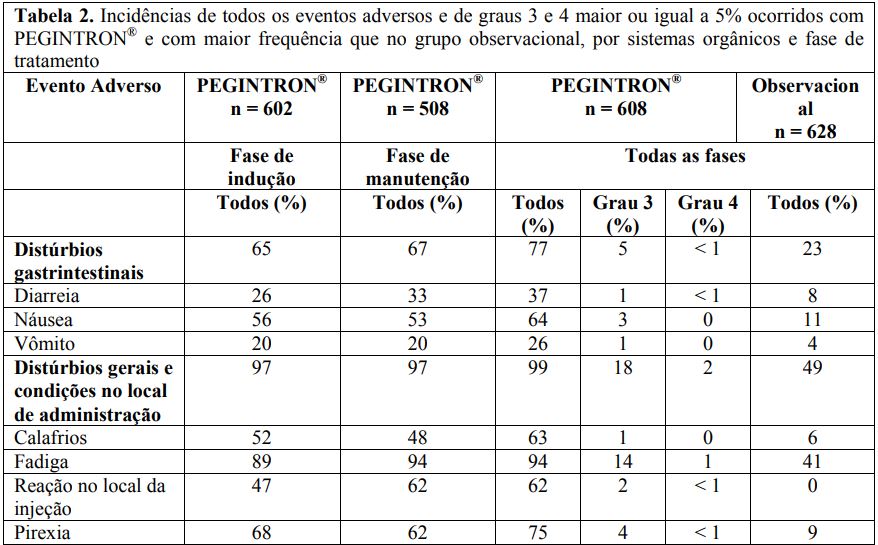
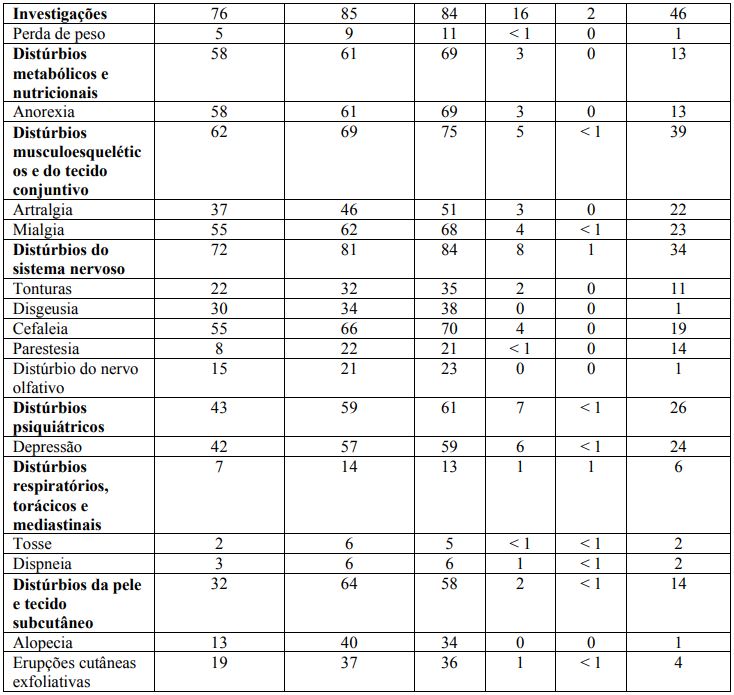
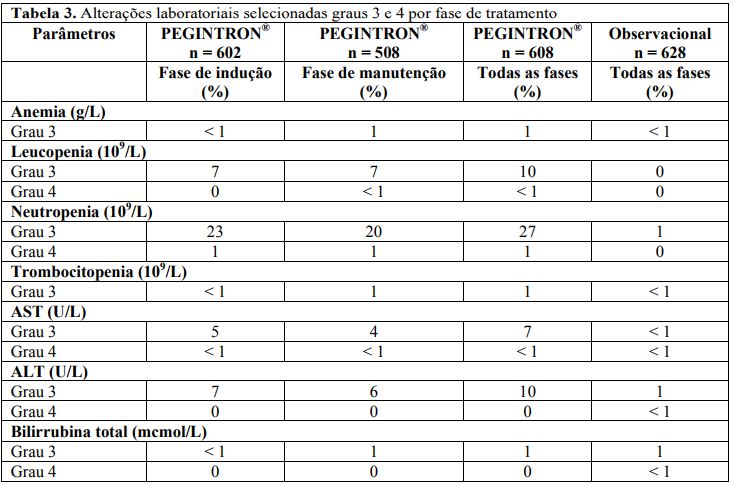
Trinta e três por cento dos pacientes com melanoma recebendo Alfapeginterferona 2B relataram um ou mais eventos adversos que foram associados com a descontinuação do tratamento. Dezoito por cento foram associados com eventos adversos graus 3 e 4. Os eventos adversos comumente associados com a descontinuação do tratamento foram: fadiga (27%), depressão (17%), anorexia (15%), náusea (13%), aumento de ALT e AST (14% cada), mialgia (13%), cefaleia (13%) e pirexia (11%).
Na maioria dos pacientes que apresentaram um primeiro episódio de fadiga moderada a grave, depressão ou aumento de ALT e AST, o evento ocorreu nos primeiros 4 meses de tratamento. Além de 4 meses, não houve evidência sugestiva de efeito cumulativo do tempo ou dose provocando posterior surgimento de fadiga, depressão ou aumento de ALT e AST.
Entre os pacientes que mantiveram o tratamento com Alfapeginterferona 2B por 6 meses ou mais, a incidência cumulativa de fadiga moderada a grave, depressão e aumento de ALT e AST praticamente estabilizou-se com um leve aumento da incidência cumulativa entre 6 e 36 meses. A proporção total de tempo sob tratamento durante o qual os pacientes experimentaram fadiga ou depressão grau 2 ou superior diminuiu substancialmente em pacientes que continuaram o tratamento além de 1 ano.
Em pacientes distribuídos de maneira randômica para Alfapeginterferona 2B, os eventos adversos de especial interesse relatados são os seguintes: fadiga de qualquer gravidade foi relatada como um evento adverso grave em 7% dos pacientes. Fadiga de grau 3 ou 4 foi relatada em 16% dos pacientes. Depressão de qualquer gravidade foi relatada em 59% dos pacientes com melanoma no grupo de Alfapeginterferona 2B e em 24% do grupo observacional. No geral, 11 pacientes com melanoma (10 pacientes do grupo de Alfapeginterferona 2B e 1 paciente do observacional) relataram depressão severa. Vinte e três pacientes com melanoma (4%) do grupo de Alfapeginterferona 2B relataram uma ou mais reações adversas de qualquer grau relacionadas com distúrbios cardíacos.
Distúrbios cardíacos foram relatados como eventos adversos sérios em 2% dos pacientes no grupo de Alfapeginterferona 2B. Distúrbio cardíaco, como um evento adverso associado com a descontinuação do estudo, foi relatado em 9 pacientes (1%) tratados com Alfapeginterferona 2B. Outros eventos adversos clinicamente significantes que foram relatados em até 5% dos pacientes com melanoma recebendo Alfapeginterferona 2B e com maior frequência que relatado no grupo observacional incluem anemia, neutropenia, neutropenia febril, leucopenia, trombocitopenia, linfadenopatia, conjuntivite, olhos secos, acuidade visual diminuída, trombose das veias da retina, hipertiroidismo, hipotiroidismo, tireoidite, dismenorreia, hiperglicemia, hipernatremia, hipertrigliceridemia, hipocalemia, gota, boca seca, estomatite, dor abdominal, constipação, infecção, infecção de pele, infecção do trato urinário, infecção de ferida, infecção fúngica, infecção viral, abscesso, gastrinterite, colite, pancreatite, dor laringofaringeal, infecção do trato respiratório superior, faringite, bronquite, infecção do trato respiratório inferior, pneumonia, dor nas costas, fraqueza muscular, dor nas extremidades, agitação, irritabilidade, ansiedade, insônia, distúrbio da libido, disfunção erétil, estresse, tontura, ataque de pânico, perda de consciência, neuropatia motora periférica, síncope, tremor, distúrbio psicótico, alucinação, surdez, vertigem, paralisia do nervo VII, dor no tórax, hipertensão, pele seca, eczema, hiperidrose, reação de pigmentação, prurido, rubor, fotossensibilidade, psoríase, erupção cutânea, doença de Raynaud e superdose acidental.
Pacientes idosos
Os estudos clínicos de Alfapeginterferona 2B não incluíram um número suficiente de indivíduos com 65 anos de idade ou mais para determinar se eles respondem diferentemente dos indivíduos mais jovens.
Imunogenicidade
Assim como para todas as proteínas terapêuticas, há um potencial para imunogenicidade com alfapeginterferona. Em um estudo clínico conduzido com pacientes com melanoma, a incidência de anticorpos ligantes a alfapeginterferona 2b foi aproximadamente 35% (50/144 indivíduos). Entre os pacientes com teste positivo para anticorpos ligantes, 2% (1/50 indivíduos) desenvolveram anticorpos neutralizantes. Não foram observadas diferenças de segurança e eficácia em indivíduos com base na presença ou ausência de anticorpos neutralizantes.
A incidência de formação de anticorpos é altamente dependente da sensibilidade e especificidade do ensaio. Adicionalmente, a incidência positiva observada de anticorpos (incluindo anticorpos neutralizantes) em um ensaio pode ser influenciada por muitos fatores, incluindo metodologia do ensaio, manejo da amostra, tempo de coleta da amostra, medicações concomitantes e doenças subjacentes. Por essas razões, a comparação da incidência de anticorpos de Alfapeginterferona 2B com a incidência de anticorpos de outros produtos pode ser enganosa.
Experiência pós-comercialização
As seguintes reações adversas foram identificadas durante o uso pós-aprovação de alfapeginterferona 2b.
Estas reações adversas foram vistas em pacientes usando o medicamento para a indicação para hepatite C (como monoterapia ou em combinação com ribavirina).
Como estas reações são relatadas voluntariamente por uma população de tamanho incerto, não é sempre possível estimar de forma confiável suas frequências ou estabelecer uma relação causal com a exposição ao medicamento. Muito raramente, as alfainterferonas, incluindo a alfapeginterferona 2b, podem ser associadas com anemia aplástica ou aplasia pura de células vermelhas.
Efeitos adversos relatados que podem ocorrer em associação com a injeção de alfapeginterferona 2b
Distúrbios do sistema sanguíneo e linfático:
Púrpura trombocitopênica idiopática; púrpura trombocitopênica trombótica.
Distúrbios cardíacos:
Arritmia (aparece estar relacionada principalmente com doenças preexistentes do sistema cardiovascular e com terapia anterior com agentes cardiotóxicos) (raramente relatada); isquemia cardíaca (muito raramente relatada); cardiomiopatia (pode ser reversível na descontinuação de alfainterferona e tem sido raramente relatada em pacientes sem evidência anterior de doenças cardíacas); infarto do miocárdio (muito raramente relatado) e pericardite.
Distúrbios endócrinos:
Hipertiroidismo, hipotiroidismo.
Distúrbios oculares:
Manchas de lã de algodão (raramente relatadas); perda de acuidade visual ou do campo visual (raramente relatados); neurite ótica (raramente relatada) papiledema (raramente relatada); obstrução de veia ou artéria da retina (raramente relatada); hemorragias da retina (raramente relatada); retinopatias (incluindo edema macular; descolamento seroso da retina) (raramente relatadas); síndrome de Vogt Koyanagi Harada.
Distúrbios gastrintestinais:
Pancreatite (raramente relatada); colite ulcerativa e isquêmica (muito raramente relatada).
Distúrbios gerais e condições no local de administração:
Condições astênicas incluindo astenia, mal-estar e fadiga; necrose no local da injeção (muito raramente relatada).
Distúrbios do sistema imunológico:
Reações de hipersensibilidade aguda, incluindo anafilaxia, urticária, angioedema, sarcoidose ou exacerbação de sarcoidose (muito raramente relatadas).
Infecções e infestações:
Infecção bacteriana, incluindo sepse.
Distúrbios do metabolismo e nutrição:
Desidratação; diabetes (raramente relatada); cetoacidose diabética; hipertrigliceridemia (raramente relatada).
Distúrbios musculoesqueléticos e do tecido conectivo:
Miosite (raramente relatada); rabdomiólise (raramente relatada); artrite reumatoide (autoimune ou imunomediada); lúpus eritematoso sistêmico (autoimune ou imunomediado).
Distúrbios do sistema nervoso:
Isquemia cerebrovascular (muito raramente relatada); encefalopatia (muito raramente relatada),paralisia facial; dor de cabeça por enxaqueca; neuropatia periférica (raramente relatada); convulsões (raramente relatadas).
Distúrbios psiquiátricos:
Comportamento agressivo contra outros; tentativa de suicídio; pensamentos homicidas; suicídio; pensamentos suicidas.
Distúrbios renais e urinários:
Comprometimento renal (raramente relatado); insuficiência renal (raramente relatada).
Distúrbios respiratórios, torácicos e mediastinais:
Fibrose pulmonar.
Distúrbios de pele e tecido subcutâneo:
Eritema multiforme (muito raramente relatado); psoríase; síndrome de Stevens-Johnson (muito raramente relatada); necrólise epidermal tóxica (muito raramente relatada).
Distúrbios vasculares:
Hemorragia cerebrovascular (muito raramente relatada); vasculite.
Interferência em exames laboratoriais:
Desconhecida.
Atenção: Este produto é um medicamento que possui nova indicação terapêutica e novas concentrações no país e, embora as pesquisas tenham indicado eficácia e segurança aceitáveis, mesmo que indicado e utilizado corretamente, podem ocorrer eventos adversos imprevisíveis ou desconhecidos. Nesse caso, notifique os eventos adversos pelo Sistema de Notificações em Vigilância Sanitária - NOTIVISA, disponível em www.anvisa.gov.br/hotsite/notivisa/index.htm, ou para a Vigilância Sanitária Estadual ou Municipal.

 Revisado por Isabelle Baião de Mello Neto (CRF-MG 24309)
Revisado por Isabelle Baião de Mello Neto (CRF-MG 24309)